Нет большего счастья для женщины, чем носить под сердцем желанного малыша. Природой так устроено, что в организме все системы работают, словно в режиме автопилотирования. Человеческие эмоции регулируются гормонами, и даже зачатие и любовь подчиняются химическим формулам. Все это ученым давно известно, но иногда случается, что у науки просто нет объяснения происходящему. Любовь возникает, химическая реакция идет, организм готов, но беременность не наступает… И тогда приходит время обратиться за помощью к специалистам.
Чтобы помогать людям становиться родителями в Центре Алмазова работает отделение вспомогательных репродуктивных технологий. Только вдумайтесь в эти цифры – 9 из 10 женщин, обращающихся сюда за помощью, обретают долгожданную беременность; за 7 лет работы проведено более 10 000 циклов вспомогательных репродуктивных технологий. Впечатляет, не правда ли?
Подробнее о том, какие методики здесь применяются, я попросила рассказать врача акушера-гинеколога, заведующего отделением вспомогательных репродуктивных технологий Перинатального центра Центра Алмазова Максима Викторовича Рулева.
Максим Викторович, с чего начинается работа с пациентами?
Сначала мы должны найти причину, по которой беременность у пары не наступает. На первом этапе обследования мы проводим так называемые «неинвазивные» тесты. У женщины проверяем проходимость маточных труб (под контролем УЗИ или МРТ), проводим гормональные тесты, ультразвуковое исследование органов малого таза, мониторинг роста фолликула и овуляции. Мужчине назначаем спермограмму со строгой морфологией и MAR-тест. Если причина бесплодия остается неясной, то требуется более углубленная диагностика: в таких случаях мы можем рекомендовать проведение лапароскопии или гистероскопии.
Для каждой причины бесплодия разработан свой план лечения. Это могут быть гормональная терапия, стимуляция овуляции, внутриматочная инсеминация или же вспомогательные репродуктивные технологии.
А какие вспомогательные репродуктивные технологии применяются в Центре Алмазова?
На сегодняшний день мы владеем всеми возможными методами лечения бесплодия. В Центре проводится индукция овуляции, внутриматочная инсеминация, экстракорпоральное оплодотворение (ЭКО) с индукцией суперовуляции или в естественном цикле.
Активно используется замораживание (криоконсервация или витрификация) сперматозоидов, ооцитов и эмбрионов. Криоконсервация эмбрионов после цикла ЭКО позволяет нам максимально бережно достичь желанной беременности. Например, если после цикла беременность не наступает, то в следующей попытке женщине не нужно будет проводить гормональную стимуляцию и пункцию яичников. Мы просто подготовим эндометрий и перенесем сохраненные эмбрионы в полость матки. А если цикл ЭКО завершился беременностью и родами, то с помощью замороженных эмбрионов женщина сможет родить второго, третьего ребенка без дополнительной нагрузки на организм.
Также в Центре Алмазова есть банк донорских ооцитов и сперматозоидов, проводятся программы суррогатного материнства. Сейчас очень широко применяется ЭКО. И все методики, которые существуют внутри ЭКО.
А что значит методики внутри ЭКО?
При обычном ЭКО яйцеклетки и сперматозоиды просто помещаются в одну чашечку Петри и там один из сперматозоидов пробивается внутрь ооцита и оплодотворяет его – получается эмбрион. Однако, в ряде ситуаций сперматозоид сам оплодотворить яйцеклетку не способен (например, при плохом качестве спермы) – в этом случае используются дополнительные методики.
Одной из таких методик является интрацитоплазматическая инъекция сперматозоида в ооцит (ИКСИ). При этом эмбриолог под микроскопом выбирает наиболее «красивые» сперматозоиды и вводит их в яйцеклетку. Несколько лет назад дополнительно мы начали использовать метод PICSI. Это метод, который позволяет более точно выбрать жизнеспособные сперматозоиды на основании реакции связывания их с гиалуроновой кислотой. Такое дополнение к процедуре ИКСИ приводит к тому, что мы получаем эмбрионы более хорошего качества и беременность наступает чаще.
Еще одна методика используется непосредственно перед переносом эмбрионов — вспомогательный лазерный хэтчинг. Эмбриолог проводит истончение zona pellucida переносимых эмбрионов с использованием лазерной пушки, что помогает эмбрионам прикрепиться с стенке матки.
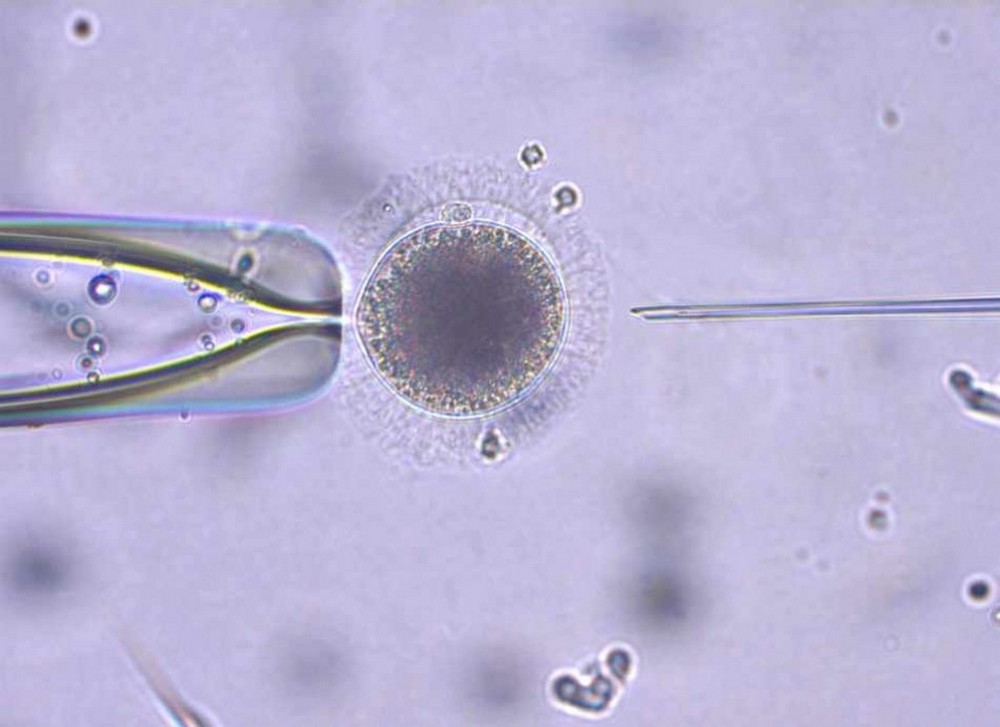
Момент введения сперматозоида в ооцит (ЭКО-ИКСИ)
Как выбирают эмбрионы перед переносом их в полость матки?
Прежде всего по морфологическим характеристикам. Существуют стандарты развития эмбрионов, разработанные и признанные эмбриологическими ассоциациями всего мира. После оплодотворения эмбриолог наблюдает за ростом эмбрионов и оценивает развитие каждого из них по определенным параметрам. Эмбрион, характеристики которого наиболее близко соответствуют показателям нормы, будет выбран для переноса в полость матки.
А можно ли с помощью ЭКО избежать переноса нежелательных эмбрионов, например, с генетической патологией, с синдромом Дауна?
Да, мы можем выбирать эмбрион при помощи предимплантационного генетического тестирования (ПГТ). В нашем Центре мы используем метод NGS (next generation sequencing), который относится к третьему, последнему поколению генетической диагностики. Это инвазивный метод, он требует биопсии эмбриона на 5 сутки развития, и позволяет исследовать все хромосомы. Частота наступления беременности при переносе эмбриона после генетического тестирования в два раза превышает таковую при стандартном отборе эмбрионов. Обычно мы рекомендуем проводить ПГТ при многократных неудачных попытках ЭКО, привычном невынашивании беременности неясного генеза, возрасте женщины старше 37 лет и при переносе одного эмбриона. Но можем провести такое исследование и по желанию пары.
Предимплантационная генетическая диагностика в России разрешена. Запрещено только выбирать пол будущего малыша. Исключением являются случаи, когда у будущих родителей есть наследственные заболевания, передаваемые с определенным полом.
Через какое время можно определить, прижились эмбрионы в полости матки или нет?
Для того, чтобы определить наступила беременность или нет, выполняется анализ крови на хорионический гонадотропин (ХГ). ХГ – это гормон, который начинает вырабатываться после имплантации эмбриона, что происходит примерно на 6-8 день после оплодотворения. Анализ крови на ХГ назначается через 10-14 дней после переноса эмбрионов. При положительном результате проводится ультразвуковое исследование через 21 день после переноса эмбрионов. При УЗИ мы видим, где прикрепилось плодное яйцо.
ЭКО для пациентов платно или бесплатно?
Поскольку мы бюджетное учреждение, то основное количество циклов ЭКО проводится за счет средств обязательного медицинского страхования. Также мы работаем в системе добровольного медицинского страхования, по договорам МВД и за наличный расчет.
То, что еще недавно было фантастикой, в наши дни широко применяется. Я имею ввиду консервировацию эмбрионов, которые могут быть разморожены через десятки лет. В связи с этим вопрос, имеет ли криоконсервация какие-то последствия для клеток? Ведь они подвергаются заморозке, потом разморозке…
Вы верно заметили, что для клеток такое «грубое обращение» не очень полезно. И если сперматозоиды хорошо переносят заморозку (их много, они маленькие и лопаться в них нечему), то ооциты и эмбрионы криоконсервацию переживают хуже.
Раньше весь материал консервировался методом медленной заморозки. Но вот уже более 5 лет применяется современный метод витрификации, который позволяет избежать разрывов клеток после разморозки. Поскольку ооцит, как и любая другая клетка, состоит в основном из жидкости, то возникает риск того, что при заморозке клетка просто лопнет. Так вот витрификация – это иссушивание жидкости из клетки с помощью специальных сред. При этом ядро остается невредимым. Этот метод намного более щадящий по отношению к ооцитам и эмбрионам, негативные последствия при разморозке после витрификации минимальны.
А когда люди прибегают к такому отложенному родительству?
Достаточно много ситуаций, когда требуется сохранить половые клетки. Например, при онкологических заболеваниях химиотерапия и лучевая терапия могут в дальнейшем привести к бесплодию. В таких случаях ооциты и сперматозоиды замораживаются перед началом лечения – так мы можем их обезопасить от вредного влияния препаратов и облучения. То же самое касается тяжелых хронических заболеваний: многие лекарственные средства негативно влияют на способность к зачатию. Женщинам мы рекомендуем криоконсервировать ооциты перед проведением операций на яичниках, при высоком риске преждевременного истощения яичников (например, если такие случаи есть в семье). Наконец, наша пациентка может в данный момент не планировать беременность (нет партнера, строит карьеру), но хочет сохранить свои клетки на будущее. Это актуальная проблема, поскольку женщины часто откладывают рождение первого ребенка, а способность к наступлению беременности начинает снижаться после 35 лет.

